원인 불명의 만성 통증으로 여러 과를 전전하는 환자, EDS 아닐까요? | 2026년 5월 EDS 인식 개선의 달
📍Key Takeaways
- EDS는 생각보다 드물지 않습니다. 전체 유병률은 최소 5,000명 중 1명으로 추정되며, 지금 진료실을 찾는 환자 중에도 EDS 환자가 있을 수 있습니다.
- EDS 환자는 확진까지 평균 10년 이상이 걸리며, 수십 번의 외래를 거치며 “이상 없음” 판정을 반복해서 받는 경우가 많습니다.
- 관절 과가동성, 피부 이상, 원인 불명의 만성 통증이 함께 나타난다면 EDS를 감별 진단에 포함하고, 유전자 검사로 아형을 확인할 수 있습니다.

EDS는 어떤 질환일까
엘러스-단로스 증후군(Ehlers-Danlos Syndrome, EDS)은 콜라겐 합성·구조 이상으로 생기는 유전성 결합조직 질환군입니다. 결합조직은 관절, 피부, 혈관, 장기 등 전신에 분포하므로 증상이 여러 계통에 걸쳐 나타납니다.
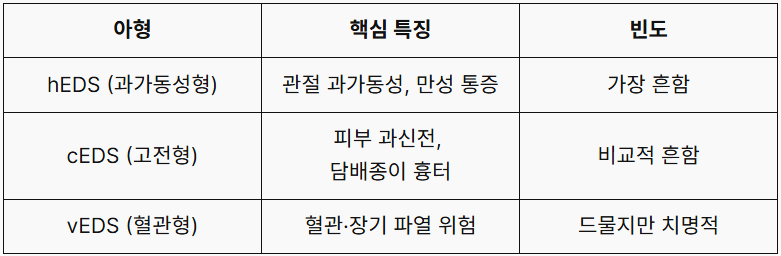
2017년 국제 분류 기준에 따라 현재 13가지 아형으로 분류되며, 관련 유전자는 19종 이상입니다. 아형에 따라 임상 양상과 예후가 크게 달라지므로, 아형 구분이 진료 방향 결정의 첫걸음입니다. 임상에서 자주 마주칠 수 있는 주요 아형은 다음과 같습니다.
EDS, 생각보다 드물지 않다
전체 EDS 유병률은 최소 5,000명 중 1명(보수적 추정치)으로, 국내에도 수천 명 이상의 환자가 있을 것으로 추정됩니다. 가장 흔한 아형인 hEDS는 Demmler et al.의 2019년 웨일스 전국 코호트 연구(BMJ Open)에서 진단 유병률 약 515명 중 1명으로 보고되었습니다.
다만 EDS에 대한 진단 인식이 낮고 진단까지 오랜 시간이 걸려, 위 데이터보다 실제 유병률은 더 높을 가능성이 큽니다. 즉, 진료실을 찾는 환자 중에도 EDS 환자가 있을 가능성이 존재합니다.
어떤 증상이 나타날까
EDS 환자에게 흔히 보이는 증상은 세 가지 범주로 나뉩니다.
① 관절
- 관절의 과가동성 (정상 범위를 초과해 꺾이는 관절)
- 반복적인 탈구 또는 아탈구
- 설명되지 않는 만성 관절통
② 피부
- 비정상적으로 늘어나거나 과도하게 부드러운 피부
- 작은 상처 후 넓고 얇게 남는 흉터 (담배종이 흉터)
- 쉽게 드는 멍
③ 기타
- 원인 불명의 만성 통증·피로
- 자율신경계 이상: 기립성 빈맥증후군(POTS), 실신
- 위장관 문제 (위마비, 과민성장증후군 유사 증상)
⚠️ vEDS는 다릅니다. 혈관형 EDS(vEDS)는 혈관·장기 파열 위험을 동반하며, 중앙 생존연령이 약 51세에 불과합니다. 관절·피부 소견이 두드러지지 않아 다른 아형과 혼동되기 쉬우므로, 가족력과 유전자 검사를 통한 조기 감별이 필수입니다.
왜 놓치기 쉬울까? 진단 지연의 이유
EDS 환자는 확진까지 평균 10년 이상 소요되며, 그 사이 여러 과를 전전하는 경우가 많습니다.
왜 그럴까요? 이런 이유가 많습니.
- 증상이 여러 과에 분산 → 각 과에서 “이상 없음” 판정
- 피로·통증이 심리적 원인으로 오인
- 흔한 오진: 섬유근통, 만성피로증후군, 과민성장증후군
다발성 비특이 증상을 호소하며 여러 과를 전전하는 환자를 만났을 때, EDS가 감별 진단 목록에 있어야 하는 이유입니다.
언제 의심해야 할까?

아래 항목이 복합적으로 나타날 때 EDS를 의심할 수 있습니다.
- 반복적인 관절 탈구 또는 과가동성
- 비정상적으로 늘어나거나 부드러운 피부
- 작은 충격에도 넓고 얇게 남는 흉터
- 원인 불명의 만성 근골격계 통증
- 기립 시 심박수 급증, 실신 경험
- 가족 중 유사 증상
정식 진단은 국제 분류 기준(Beighton Score 포함)에 따라야 합니다.
확진에 필요한 검사는 무엇일까?
hEDS는 2017년 국제 임상 기준(Beighton Score 포함)으로 임상 진단이 가능합니다. 그러나 아형 확정과 vEDS 등 생명 위협 아형의 감별에는 유전자 검사가 필요합니.
특히 아래 경우에는 유전자 검사의 역할이 중요합니다.
- 혈관 합병증 가족력이 있는 경우 – vEDS는 상염색체 우성으로 유전되므로, 사전 유전자 확인을 통해 가족 내 위험도를 파악할 수 있습니다.
- 치료 방향 결정을 위해 아형 구분이 필요한 경우 – COL3A1 변이 유형에 따라 혈관 합병증 양상과 수술 방식이 달라지며, 진단이 확인된 경우 예후가 유의미하게 개선됩니다.
EDS는 조기에 발견할수록 합병증 예방과 삶의 질 개선에 유리합니다. 의심 환자가 있다면 유전자 검사로 확인해 보십시오. 아래 버튼을 통해 비용, 프로세스 등 궁금한 내용을 확인하세요.
EDS에 대해 더 깊이 알고 싶다면?
*본 포스팅은 ‘EDS 인식 개선의 달’인 5월을 기념하여, EDS에 대해 알려 환자와 가족의 진단 방랑을 줄이고자 제작되었습니다.
References
- Malfait F, et al. The 2017 international classification of the Ehlers-Danlos syndromes. Am J Med Genet C Semin Med Genet. 2017. https://doi.org/10.1002/ajmg.c.31552
- Demmler JC, et al. Diagnosed prevalence of Ehlers-Danlos syndrome and hypermobility spectrum disorder in Wales, UK. BMJ Open. 2019. https://doi.org/10.1136/bmjopen-2019-031365
- Pepin MG, et al. Survival is affected by mutation type and molecular mechanism in vascular Ehlers-Danlos syndrome. Genet Med. 2014. https://doi.org/10.1038/gim.2014.72
- Trudgian R & Flood T. An exploration of the journey to diagnosis of Ehlers-Danlos Syndrome for women living in Australia. PLoS One. 2024. https://doi.org/10.1371/journal.pone.0307574
- Medscape. Ehlers-Danlos Syndrome. https://emedicine.medscape.com/article/1114004
3billion 뉴스레터 구독자만을 위한
희귀질환 진단 최신 정보를 받아보세요.

Soo-jung Baek
희귀질환 진단이라는 막막한 길 위에서, 정확한 정보와 따뜻한 공감으로 여러분의 여정에 끝까지 함께하고 싶은 마케터 백수정입니다.