척수성 근위축증(SMA)과 유전자 검사
오늘 소개할 희귀질환은 척수성 근위축증(SMA, Spinal Muscular Atrophy)입니다. 이 질환은 전 세계 인구 8,000명에서 10,000명 당 1명 꼴로 발생합니다. 영아 사망의 유전적 요인 중 가장 많은 흔한 것이 바로 이 SMA를 치료하지 않고 그대로 방치하는 것입니다.
척수성 근위축증(SMA)란?
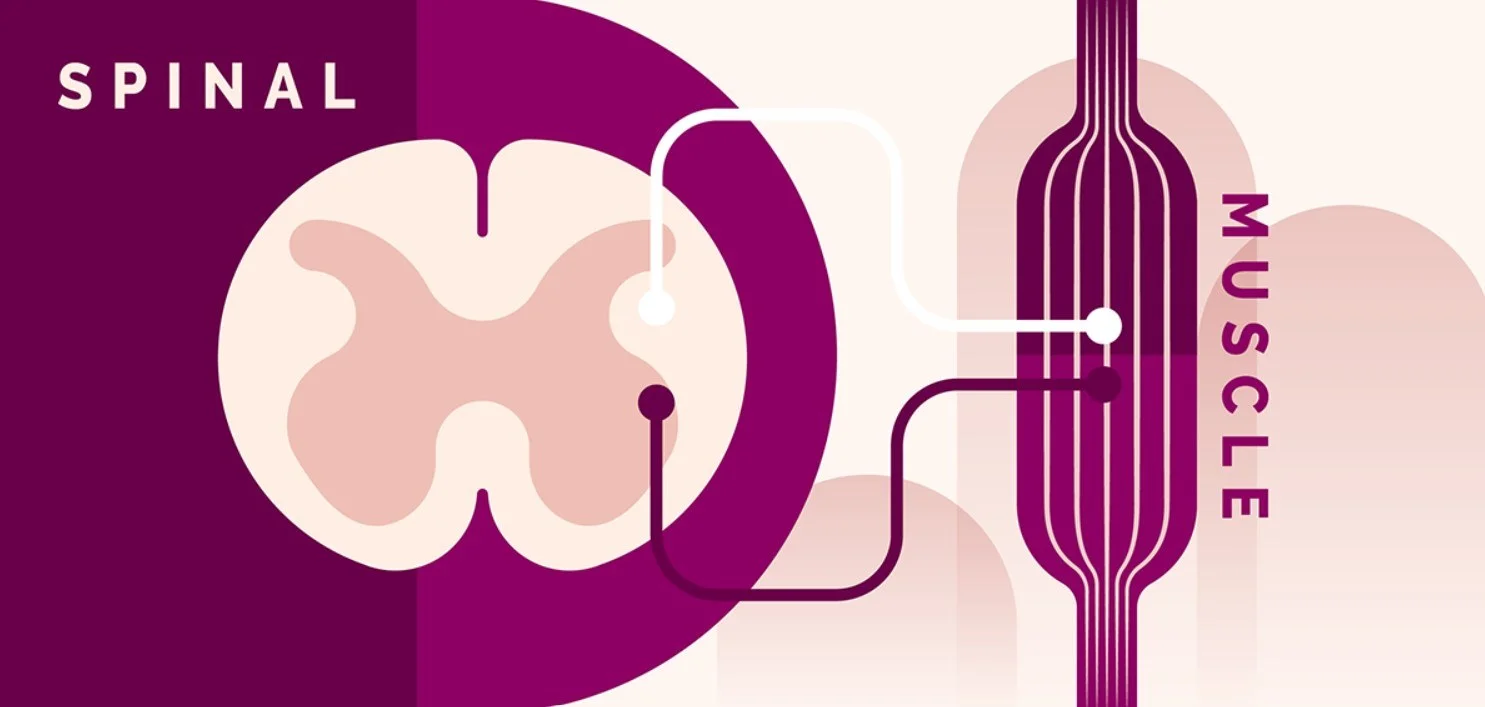
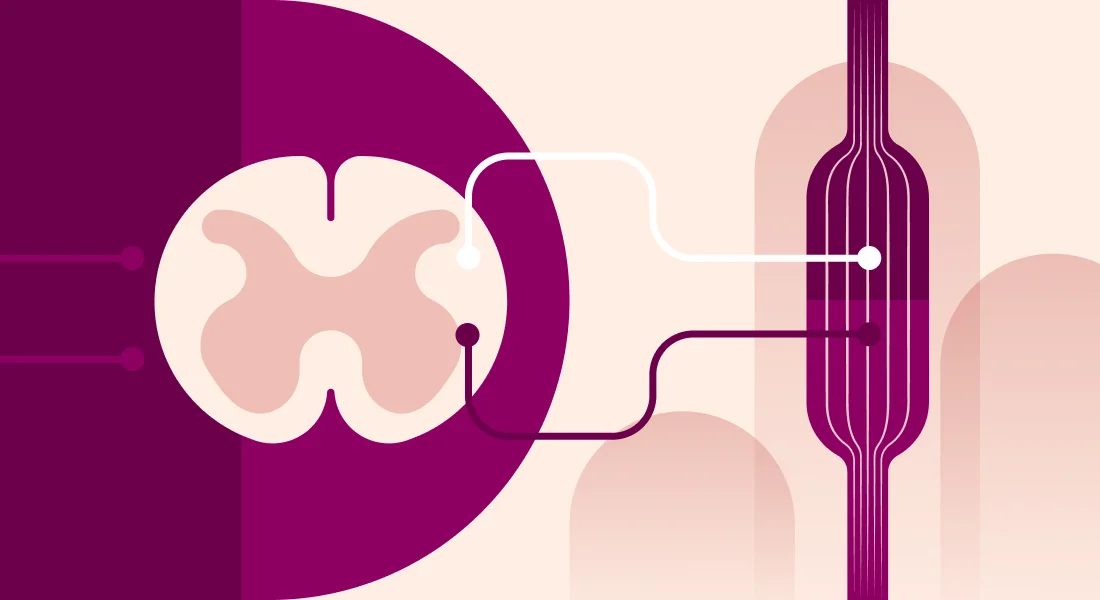
SMA는 움직임을 담당하는 근육이 약해져 위축되는 유전성 희귀질환입니다. 운동 뉴런 2의 생존에 필요한 단백질인 SMN을 해독하는 역할을 하는 SMN1 유전자의 돌연변이로 인해 발생합니다. 척수에 위치한 이 뉴런의 손실은 뇌와 근육 사이의 신호 전달을 방해합니다. 두번째 유전자인 SNM2 유전자는 질환 수정 유전자(disease modifying gene)로 간주되어 이러한 유전자의 복제 수(number of copies)는 질환의 심각도를 조절하고 발병 유형을 결정할 수 있습니다. 95%의 SMA 환자는 SMN1 유전자 돌연변이가 일어나 발생하는 것으로 알려져 있습니다.
SMA의 종류

SMA는 발병 시기, 중증도, 침범 부위, 유전 양상 등 임상적 기준으로 분류됩니다.
- 제 0형
임신 30~36주 사이, 태아 때 증상이 나타나는 경우이며 가장 심각하다고 여겨집니다. 약 2~6개월의 수명을 가지며 태아의 움직임이 감소하는 특징을 보입니다. - 제 1형
약 50%로 가장 흔하게 발생하는 유형입니다. 생후 6개월 이전에 증상이 나타나며 근육 약화, 영양 공급 및 호흡곤란 등이 특징입니다. 이 유형은 호흡의 문제로 만 2세 이상 생존하기 어렵습니다. - 제 2형
생후 6개월에서 12개월 사이에 발병합니다. 스스로 서거나 걸을 수 없으며 호흡과 영양 공급에 어려움이 있습니다. 이 유형에서의 기대 수명은 유아기 정도입니다. - 제 3형
생후 12개월 이후 아동기와 청소년기 사이에 증상이 나타나는 유형입니다. 걷거나 뛰거나 계단을 오르내리는 데 어려움을 겪으며 근육 약화는 주로 다리와 엉덩이에서 시작해 어깨와 팔로 진행됩니다. 척추측만증이 흔하게 나타나며 보행 능력에 문제가 생겨 비만이나 골다공증이 발병할 가능성이 높습니다. - 제 4형
성인이 되어 발병하는 경우입니다. 뒤뚱거리는 걸음걸이, 손가락 떨림, 근섬유다발수축 그리고 종아리 비대증이 특징적인 증상입니다. 제 3형과 유사하게 문제는 다리와 고관절 근육에서부터 어깨와 팔로 나아가는 양상을 띕니다. 정상적인 보행이 가능하고 호흡과 영양 문제가 없으므로 일반인과 동일한 기대 수명을 가집니다.
SMA의 진단
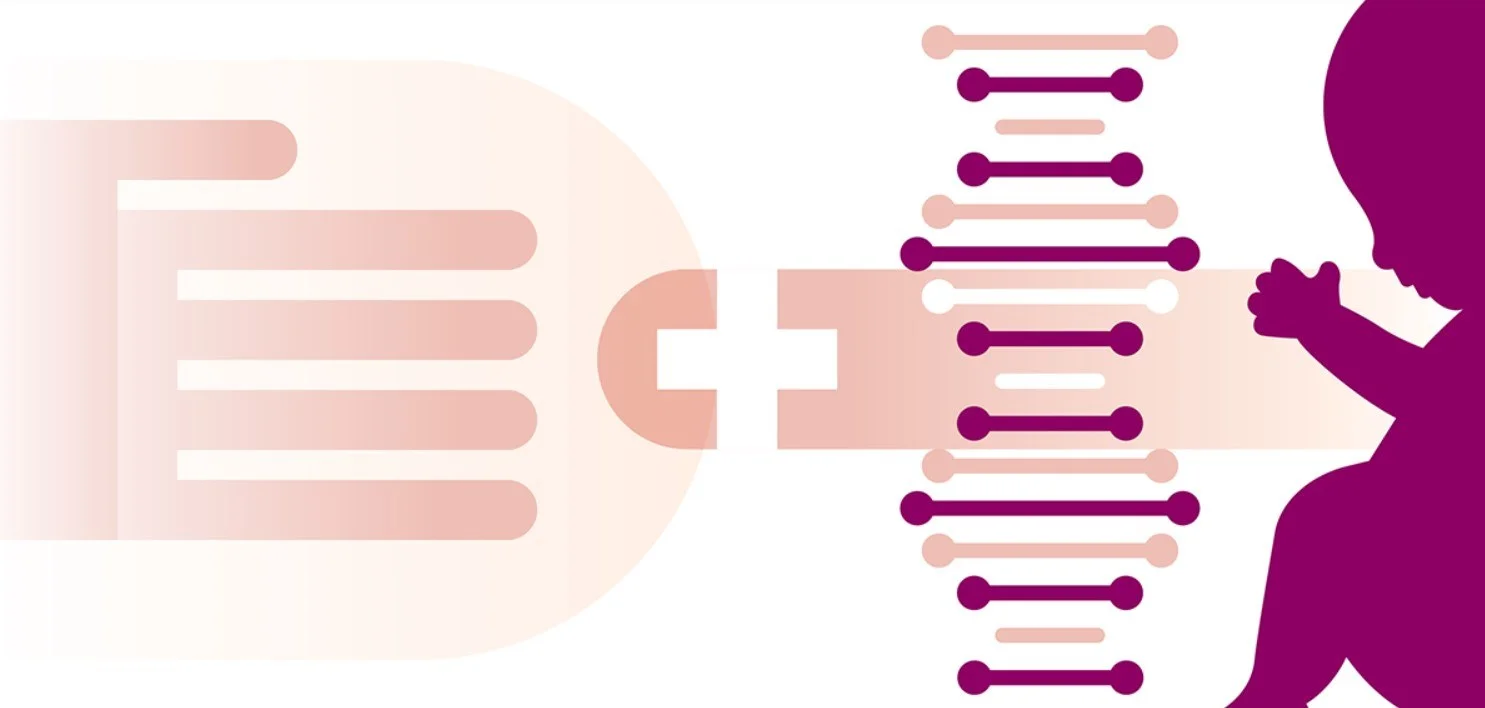
SMA에 대한 가장 확실한 진단은 유전자 검사를 통해 내릴 수 있습니다. 그 외에는 임상 증상 관찰, MRI, 초음파, 방사선 촬영 등 영상 검사, 전기 검사, 조직 검사 그리고 혈액 검사가 포함됩니다. SMA는 신생아 선별 검사 목록에 추가되어 증상 발병 전 검출이 가능한 질환입니다.
SMA와 유사한 표현형을 가진 다른 질환들(근위축증, 보툴리누스증, 프라더윌리 증후군, 엔젤만 증후군 등)이 있기 때문에 SMA를 진단하고 검증하는 것은 어려운 과정입니다. 이는 수 주 에서 수 개월 혹은 그 이상의 시간이 소요되는 것이 일반적이기에, 유전자 검사가 가장 확실한 진단 방법이 됩니다.
유전 양상
SMA는 상염색체 열성 유전 질환입니다. 부모로부터 물려받은 SMN1 유전자의 두 복사본 모두 돌연변이를 가지고 있다면 발현됩니다. 드물게 SMA를 가진 한 부모로부터 SMN1 유전자를 물려받아 생식 세포의 형성이나 초기 배아 발달 과정 중 두번째 복사본에서 새로운 돌연변이를 획득하는 경우도 있습니다.
SMA의 치료
SMA는 치명적인 질환이나 치료법이 존재합니다. 대증적 치료로 증상을 관리하며 유전자 치료가 가능합니다.
FDA는 다음 3가지 의약품을 승인했습니다.
- 바이오젠이 판매하는 누시너센(Nusinersen), 스핀라자(Spinraza)는 SMN2 유전자를 조절해 더 많은 단백질을 생성하도록 돕습니다. SMA가 있는 환자는 이 약을 척수 주위 체액에 주입할 수 있고 약 40%에서 질환의 진행 속도를 늦출 수 있습니다.
- 노바티스의 Onasemnogene abeparvovec-xioi, 졸겐스마(Zolgensma)는 이상이 있는 SMN1 유전자를 대체하여 2세 미만 유아들에게 투여 가능합니다. 1회 치료만으로 아이들이 외부적 지지없이 머리를 가누거나 앉아있을 수 있는 효과가 있습니다.
- 로슈의 리스디플랜(Risdiplan), Evrysdi는 SMN2 유전자에 의한 단백질 생산 과정을 중단시킵니다. 하루에 한 번 복용하며 12개월 후 근육 기능이 향상되는 효과가 있습니다.
위의 약물들 외에도 현재 다양한 단계에서 더 많은 약물들이 개발되고 있습니다. (17개의 치료제가 연구 중입니다.) SMA 의약품 개발에 대한 이러한 적극적인 연구는 이 질환으로 고통받는 사랑하는 사람을 가진 가족들에게 더 많은 희망을 주고 있습니다.
3billion 뉴스레터 구독자만을 위한
희귀질환 진단 최신 정보를 받아보세요.

Yeonho Kang
글로벌 유전자 검사 서비스 회사에서 열정적으로 고객의 문제를 해결해나가고 있는 마케터입니다. 진단과 치료의 기회를 넓혀나가며 희귀 질환 환자들의 삶에 의미 있는 변화를 가져오기 위해 힘씁니다.